
Sobre o Autor

- Dr. Melchior Valmorbida é um geriatra de destaque, dedicado a promover um envelhecimento ativo, saudável e pleno em todas as dimensões da vida.
- Ele compreende que cada paciente tem uma história de vida única e, portanto, adapta cada consulta às necessidades específicas da pessoa.
- Especialista em planos de acompanhamento personalizados.
- Sua expertise no cuidado aos idosos é fundamentada em uma visão integral da saúde, que considera não apenas os aspectos físicos, mas também os emocionais e sociais do envelhecimento.
- Com mais de 16 anos de experiência como médico, dos quais mais de 8 anos são dedicados exclusivamente à Geriatria, tem se especializado no tratamento de condições complexas que afetam a população idosa.
- Geriatra Titulado pela Sociedade Brasileira de Geriatria e Gerontologia / Associação Médica Brasileira
- Associado à Sociedade Brasileira de Geriatria e Gerontologia
- Membro do Corpo Clínico do Hospital São Lucas da PUCRS
- CREMERS 32896 | RQE 39401
Entendendo as Alterações Comportamentais nas Demências
As alterações comportamentais, também conhecidas como Sintomas Comportamentais e Psicológicos da Demência (SCPD), afetam até 90% das pessoas com demência em algum momento da doença.
Estes sintomas frequentemente causam mais sofrimento e estresse para pacientes e cuidadores do que os próprios déficits cognitivos.
Diferente do que muitos pensam, esses comportamentos não são simplesmente “maldade” ou “teimosia” do idoso.
São manifestações neurobiológicas da doença, influenciadas pelo ambiente e pela forma como interagimos com a pessoa.
O que os pacientes dizem:




Entre as principais manifestações comportamentais, destacam-se:
- Agitação e agressividade: Desde inquietação até comportamentos fisicamente agressivos
- Perambulação: Caminhar sem destino aparente, tentar sair de casa
- Apatia: Perda de interesse e motivação para atividades antes prazerosas
- Alterações de sono: Insônia, inversão do ciclo sono-vigília
- Delírios e alucinações: Crenças falsas e percepções sem estímulo real
- Comportamentos repetitivos: Perguntas, movimentos ou ações repetidas constantemente
- Desinibição: Comportamentos socialmente inadequados
Compreender que esses sintomas são parte da doença – e não escolhas deliberadas – é o primeiro passo para um manejo mais eficaz e compassivo.
Por Que Priorizar Abordagens Não-Farmacológicas?
Quando confrontados com alterações comportamentais desafiadoras, a primeira reação de muitos familiares é buscar medicamentos que “acalmem” o idoso.
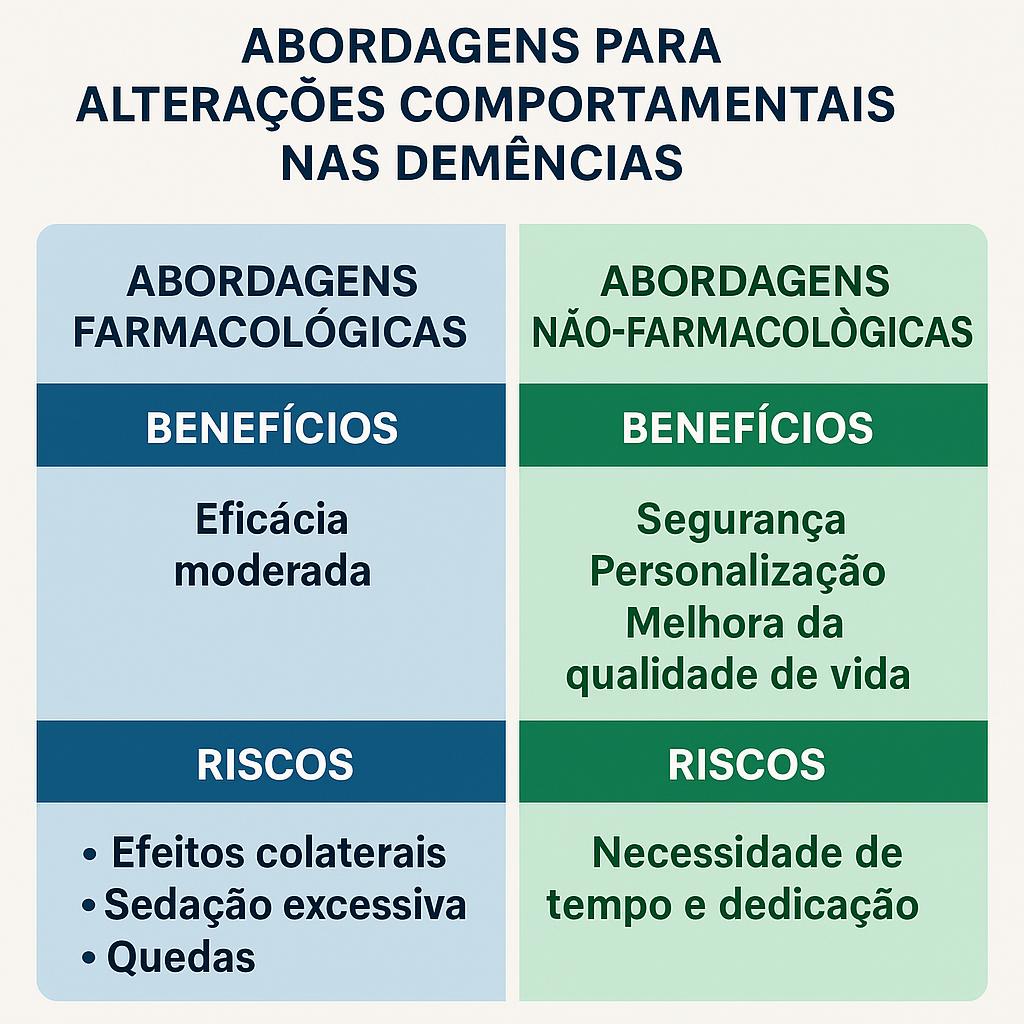
No entanto, as evidências científicas e as diretrizes internacionais recomendam que as abordagens não-farmacológicas sejam sempre a primeira linha de tratamento.
Existem razões importantes para esta recomendação:
- Medicamentos têm eficácia limitada: Estudos mostram que antipsicóticos, por exemplo, têm efeito modesto sobre agitação e agressividade
- Riscos significativos: Sedação excessiva, quedas, piora cognitiva, eventos cardiovasculares e até aumento de mortalidade
- Abordagens não-farmacológicas são seguras: Praticamente sem efeitos colaterais
- Tratam a causa, não apenas o sintoma: Muitas vezes, o comportamento é uma forma de comunicação de necessidades não atendidas
- Personalização: Podem ser adaptadas às preferências e história de vida do paciente
- Empoderamento do cuidador: Oferecem ferramentas práticas para o dia a dia
Isso não significa que medicamentos nunca devam ser usados.
Em casos de sintomas graves que representem risco para o paciente ou outros, ou quando as abordagens não-farmacológicas foram insuficientes, a medicação pode ser necessária como parte de um plano de tratamento abrangente.
Princípios Fundamentais para o Manejo Comportamental
Antes de abordarmos estratégias específicas, é importante compreender os princípios que norteiam o manejo comportamental eficaz nas demências.

1. Identificação de Gatilhos
Todo comportamento tem um gatilho – algo que o desencadeia.
Pode ser um desconforto físico, um ambiente estressante, uma abordagem inadequada ou uma necessidade não atendida.
Identificar esses gatilhos é o primeiro passo para prevenir ou reduzir os comportamentos desafiadores.
2. Abordagem Centrada na Pessoa
Cada pessoa com demência é única, com sua própria história, preferências e personalidade.
O manejo comportamental eficaz reconhece essa individualidade e adapta as estratégias às características específicas de cada pessoa, em vez de aplicar fórmulas genéricas.
3. Adaptação do Ambiente
O ambiente físico tem impacto profundo no comportamento.
Ambientes confusos, barulhentos ou com muitos estímulos podem desencadear agitação, enquanto ambientes calmos, organizados e familiares promovem tranquilidade.
4. Comunicação Eficaz
A forma como nos comunicamos pode fazer toda a diferença.
Pessoas com demência frequentemente perdem a capacidade de compreender comunicação complexa, mas permanecem sensíveis ao tom de voz, expressões faciais e linguagem corporal.
5. Envolvimento da Família/Cuidadores
Os familiares e cuidadores são parceiros essenciais no manejo comportamental.
Seu conhecimento sobre a história e preferências do paciente é inestimável, e seu bem-estar impacta diretamente a qualidade do cuidado.
Estratégias Específicas para Cada Comportamento
Agitação e Agressividade
A agitação e agressividade frequentemente surgem de frustração, medo, dor ou desconforto que a pessoa não consegue expressar verbalmente.

Estratégias eficazes incluem:
- Identificar gatilhos específicos: Observe padrões – horários, pessoas ou situações que desencadeiam agitação
- Reduzir estímulos excessivos: Diminua ruídos, evite ambientes tumultuados, desligue a TV durante conversas
- Técnicas de redirecionamento: Mude suavemente o foco para uma atividade prazerosa quando sinais de agitação começarem
- Atividades calmantes: Música preferida, massagem suave, aromaterapia com lavanda
- Abordagem tranquila: Mantenha a voz calma, movimentos lentos e expressão facial relaxada
- Verificar desconforto físico: Dor, constipação, fome, sede ou infecções podem causar agitação
Perambulação
A perambulação pode ser motivada por tédio, ansiedade, busca por algo familiar ou simplesmente necessidade de movimento.
Em vez de restringir, é mais eficaz criar ambientes seguros para caminhar.

Estratégias eficazes incluem:
- Criar espaços seguros para caminhar: Corredores ou áreas externas protegidas
- Sinalização clara: Placas com letras grandes e cores contrastantes para orientação
- Atividade física programada: Caminhadas diárias em horários regulares
- Tecnologias de monitoramento: Sensores de movimento, pulseiras de identificação
- Disfarçar saídas: Cortinas sobre portas, faixas de piso que parecem “barreiras”
- Rotinas estruturadas: Horários regulares para atividades reduzem inquietação
Apatia
Frequentemente confundida com depressão, a apatia é um dos sintomas mais comuns e menos tratados nas demências.
Caracteriza-se pela perda de motivação e iniciativa.

Estratégias eficazes incluem:
- Atividades personalizadas: Baseadas em interesses prévios e adaptadas às capacidades atuais
- Estimulação multissensorial: Música, aromas, texturas diferentes
- Envolvimento social: Interações em pequenos grupos, visitas regulares
- Estabelecer rotinas: Horários regulares para atividades
- Reforço positivo: Elogiar participação, mesmo que mínima
- Simplificar tarefas: Dividir atividades em passos menores e mais gerenciáveis
Alterações de Sono
Distúrbios do sono afetam até 70% das pessoas com demência e têm impacto significativo na qualidade de vida do paciente e do cuidador.

Estratégias eficazes incluem:
- Higiene do sono: Horários regulares para deitar e levantar
- Exposição à luz natural: Pelo menos 30 minutos de luz solar pela manhã
- Atividades diurnas: Manter a pessoa engajada durante o dia, evitando cochilos prolongados
- Ambiente propício: Quarto escuro, silencioso e com temperatura confortável
- Rotina relaxante antes de dormir: Banho morno, música suave, leitura
- Evitar estimulantes: Limitar cafeína e bebidas com açúcar após o meio-dia
- Verificar efeitos de medicamentos: Alguns podem interferir no sono
Delírios e Alucinações
Delírios (crenças falsas) e alucinações (percepções sem estímulo real) são comuns em certos tipos de demência e podem causar grande sofrimento.

Estratégias eficazes incluem:
- Validação emocional: Reconhecer o sentimento por trás do delírio (“Vejo que você está assustado”)
- Evitar confrontação direta: Não discutir ou tentar convencer com lógica
- Reduzir estímulos confusos: Eliminar reflexos em espelhos, sombras, ruídos estranhos
- Distrair suavemente: Redirecionar para atividade prazerosa ou tópico familiar
- Verificar problemas de visão ou audição: Déficits sensoriais podem contribuir para interpretações errôneas
Adaptações Ambientais Eficazes
O ambiente físico tem impacto profundo no comportamento de pessoas com demência.
Adaptações simples podem reduzir significativamente a agitação, confusão e outros sintomas comportamentais.
Princípios gerais para adaptação ambiental:
- Simplicidade e clareza: Ambientes organizados e previsíveis
- Segurança sem restrições: Proteger sem limitar a independência
- Familiaridade: Objetos pessoais e rotinas conhecidas
- Estímulos adequados: Nem muito (sobrecarga) nem pouco (privação sensorial)
Adaptações específicas para diferentes áreas:
Sala de Estar e Áreas Comuns
- Iluminação adequada, sem áreas de sombra
- Móveis confortáveis e familiares
- Redução de ruídos (TV, rádio)
- Calendários e relógios grandes e visíveis
- Fotos de família e objetos significativos
Quarto
- Cama em altura adequada
- Iluminação noturna suave
- Objetos pessoais ao alcance
- Cortinas blackout para melhorar o sono
- Temperatura confortável
Banheiro
- Barras de apoio
- Assento sanitário elevado
- Piso antiderrapante
- Etiquetas ou cores para identificação
- Temperatura da água controlada
Cozinha
- Remoção de itens perigosos
- Simplificação de utensílios
- Etiquetas em armários e gavetas
- Alimentos saudáveis visíveis e acessíveis
Técnicas de Comunicação para Reduzir Comportamentos Desafiadores
A comunicação eficaz é fundamental para prevenir e reduzir alterações comportamentais.
Pessoas com demência perdem progressivamente a capacidade de compreender e expressar-se verbalmente, mas permanecem sensíveis à comunicação não-verbal.

Princípios de comunicação eficaz:
- Simplificar sem infantilizar: Frases curtas e diretas, mas tratando o idoso com dignidade
- Uma informação por vez: Evitar múltiplas perguntas ou instruções
- Comunicação não-verbal: Contato visual, expressão facial amigável, toque gentil quando apropriado
- Validação de sentimentos: Reconhecer emoções, mesmo quando o conteúdo é confuso
- Evitar confrontos: Não corrigir constantemente ou argumentar
- Redirecionamento positivo: Mudar suavemente o foco para algo agradável
- Paciência: Dar tempo para processamento e resposta
Exemplos práticos:
- Em vez de: “Você precisa tomar banho agora, está sujo.”
Melhor: “Vamos tomar um banho quentinho? Preparei sua toalha favorita.” - Em vez de: “Não, sua mãe não está vindo. Ela faleceu há 20 anos!”
Melhor: “Você está com saudades da sua mãe? Conte-me sobre ela.” - Em vez de: “Pare de mexer nas gavetas!”
Melhor: “Preciso de ajuda para dobrar estas toalhas. Você pode me ajudar?”
O Papel Fundamental dos Cuidadores
Os cuidadores – sejam familiares ou profissionais – são a peça central no manejo comportamental.
Seu bem-estar impacta diretamente a qualidade do cuidado oferecido.

Estratégias para cuidadores:
Autocuidado
- Reconhecer limites pessoais
- Buscar momentos de descanso e lazer
- Cuidar da própria saúde física e mental
- Praticar técnicas de relaxamento e manejo de estresse
Capacitação
- Buscar informações sobre a doença
- Participar de treinamentos específicos
- Aprender técnicas de manejo comportamental
- Desenvolver habilidades de comunicação adaptada
Suporte
- Participar de grupos de apoio
- Compartilhar experiências com outros cuidadores
- Buscar ajuda profissional quando necessário
- Aceitar auxílio de familiares e amigos
Organização
- Estabelecer rotinas previsíveis
- Planejar o dia com flexibilidade
- Priorizar atividades essenciais
- Dividir responsabilidades quando possível
Terapias Estruturadas com Evidências Científicas
Além das estratégias cotidianas, existem terapias estruturadas com evidências científicas de eficácia no manejo de alterações comportamentais.
Musicoterapia

A musicoterapia utiliza música para promover comunicação, expressão emocional, estimulação cognitiva e redução de agitação.
Estudos mostram que pode reduzir significativamente comportamentos agitados e melhorar o humor.
Como implementar:
- Criar playlist com músicas significativas da juventude do idoso
- Utilizar música calma durante momentos de agitação
- Promover participação ativa (cantar, bater palmas, dançar suavemente)
- Associar músicas a rotinas específicas
Terapia de Reminiscência
Esta abordagem utiliza memórias preservadas do passado para promover bem-estar no presente.
Pode ser realizada com fotos antigas, objetos significativos, músicas ou histórias familiares.
Como implementar:
- Criar álbuns de fotos com legendas simples
- Reunir objetos significativos da história de vida
- Estimular conversas sobre experiências passadas positivas
- Respeitar quando certas memórias causam desconforto
Estimulação Multissensorial
Também conhecida como Snoezelen, esta terapia oferece estímulos sensoriais agradáveis (visuais, auditivos, táteis, olfativos) em ambiente controlado, reduzindo agitação e promovendo relaxamento.
Como implementar:
- Criar espaço com iluminação suave e variada
- Utilizar aromas agradáveis (lavanda, baunilha)
- Oferecer diferentes texturas para toque
- Sons da natureza ou música relaxante
Terapia Assistida por Animais

O contato com animais treinados pode reduzir agitação, melhorar interação social e promover bem-estar emocional em pessoas com demência.
Como implementar:
- Visitas regulares de animais terapêuticos
- Considerar animais de estimação adequados ao contexto
- Observar reações individuais (nem todos respondem positivamente)
- Garantir supervisão adequada durante interações
Atividade Física Adaptada
Exercícios regulares adaptados às capacidades do idoso podem melhorar humor, reduzir agitação, promover melhor sono e manter funcionalidade.
Como implementar:
- Caminhadas curtas em ambiente seguro
- Exercícios sentados para quem tem mobilidade reduzida
- Dança adaptada com músicas familiares
- Jogos que envolvam movimentos simples

Quando Buscar Ajuda Especializada
Embora muitas alterações comportamentais possam ser manejadas em casa com as estratégias adequadas, existem situações que requerem avaliação e intervenção especializada.
Sinais de alerta:
- Início súbito ou mudança abrupta no padrão comportamental
- Comportamentos que representam risco para o paciente ou outros
- Sintomas que não respondem às estratégias não-farmacológicas
- Sobrecarga significativa do cuidador, com risco de burnout
- Delírios ou alucinações que causam grande sofrimento
- Alterações de sono severas que afetam toda a família
A avaliação geriátrica ampla é fundamental para identificar causas tratáveis de alterações comportamentais, como:
- Dor não tratada
- Infecções (especialmente urinárias)
- Efeitos colaterais de medicamentos
- Constipação
- Desidratação
- Problemas sensoriais (visão, audição)
O acompanhamento multidisciplinar, envolvendo geriatra, psiquiatra, psicólogo, terapeuta ocupacional, fisioterapeuta e outros profissionais, oferece uma abordagem integrada que potencializa os resultados.

Plano de Ação Personalizado
O manejo eficaz das alterações comportamentais requer uma abordagem sistemática e personalizada.
Avaliação abrangente
- História detalhada dos comportamentos
- Identificação de gatilhos específicos
- Avaliação do ambiente físico e social
- Revisão de medicamentos em uso
Estratégias personalizadas
- Adaptações ambientais específicas
- Técnicas de comunicação adaptadas
- Atividades significativas baseadas na história de vida
- Orientações para rotina diária
Capacitação do cuidador
- Treinamento em técnicas específicas
- Estratégias de autocuidado
- Recursos de suporte disponíveis
- Material educativo personalizado
Monitoramento e ajustes
- Acompanhamento regular
- Ajustes baseados na resposta
- Introdução gradual de novas estratégias
- Suporte contínuo à família
Perguntas Frequentes
As alterações comportamentais são inevitáveis nas demências?
Embora sejam muito comuns, sua frequência e intensidade podem ser significativamente reduzidas com estratégias preventivas adequadas.
Muitos comportamentos são respostas a gatilhos ambientais ou abordagens inadequadas que podem ser modificados.
Os medicamentos nunca devem ser usados?
Em casos específicos, quando os sintomas são graves, causam sofrimento significativo ou representam risco, os medicamentos podem ser necessários como parte do tratamento.
No entanto, devem ser usados na menor dose eficaz, pelo menor tempo possível, e sempre em conjunto com abordagens não-farmacológicas.
Quanto tempo leva para ver resultados com abordagens não-farmacológicas?
Algumas estratégias, como adaptações ambientais e técnicas de comunicação, podem mostrar resultados em dias ou semanas.
Outras, como terapias estruturadas, podem levar mais tempo.
A consistência na aplicação é fundamental para o sucesso.
É possível prevenir alterações comportamentais?
Sim, muitas alterações comportamentais podem ser prevenidas ou minimizadas com:
- Rotinas previsíveis
- Ambiente adaptado
- Atividades significativas
- Comunicação adequada
- Atenção a necessidades básicas (alimentação, hidratação, eliminação, conforto)
Como lidar com o esgotamento do cuidador?
O autocuidado do cuidador é essencial.
Buscar revezamento com outros familiares, participar de grupos de apoio, solicitar ajuda profissional quando necessário e reservar momentos para descanso são estratégias fundamentais.
Conclusão
As alterações comportamentais representam um dos maiores desafios no cuidado de pessoas com demência, mas não precisamos depender exclusivamente de medicamentos para manejá-las.
Abordagens não-farmacológicas oferecem alternativas seguras, eficazes e humanizadas.
Compreender que esses comportamentos são manifestações da doença – e não escolhas deliberadas – é o primeiro passo para uma abordagem mais compassiva. Identificar gatilhos, adaptar o ambiente, comunicar-se eficazmente e envolver a família são estratégias fundamentais que podem transformar a qualidade de vida de pacientes e cuidadores.
Como geriatra, meu compromisso é oferecer um cuidado integral que vá além dos medicamentos, reconhecendo a individualidade de cada pessoa e o papel fundamental da família nessa jornada.
Com as estratégias adequadas e suporte especializado, é possível enfrentar os desafios comportamentais das demências com mais serenidade e eficácia.
Leia também:
Demência de Alzheimer: sintomas, diagnóstico e tratamentos atuais
Distúrbios do Sono na Terceira Idade: impactos da insônia na saúde e tratamentos eficazes
Sarcopenia: A Perda Muscular Silenciosa que Compromete a Independência dos Idosos
Sensação de Boca Amarga? Compreendendo a Alteração do Paladar e a Disgeusia em Idosos
Quedas em Idosos: prevenção, fatores de risco e quando procurar ajuda especializada
Hipertensão arterial: compreendendo um inimigo silencioso
Depressão no Idoso: Entendendo, Prevenindo e Tratando
Saúde mental na terceira idade: entendendo Ansiedade, Depressão e Insônia
Alzheimer e Doença de Parkinson: um guia sobre doenças neurodegenerativas
Polifarmácia na Terceira Idade: riscos, consequências e como o Geriatra pode ajudar
Referências
- Sociedade Brasileira de Geriatria e Gerontologia. Demências. Disponível em: https://sbgg.org.br/
- Ministério da Saúde. Protocolo Clínico e Diretrizes Terapêuticas da Doença de Alzheimer. 2020.
- Kales HC, et al. Assessment and management of behavioral and psychological symptoms of dementia. BMJ. 2015;350:h369.
- Livingston G, et al. Dementia prevention, intervention, and care: 2020 report of the Lancet Commission. Lancet. 2020;396(10248):413-446.
- Cohen-Mansfield J. Nonpharmacologic interventions for inappropriate behaviors in dementia: a review, summary, and critique. Am J Geriatr Psychiatry. 2001;9(4):361-381.
- Gitlin LN, et al. Tailored activities to manage neuropsychiatric behaviors in persons with dementia and reduce caregiver burden: a randomized pilot study. Am J Geriatr Psychiatry. 2008;16(3):229-239.
- Brodaty H, Arasaratnam C. Meta-analysis of nonpharmacological interventions for neuropsychiatric symptoms of dementia. Am J Psychiatry. 2012;169(9):946-953.
- Abraha I, et al. Systematic review of systematic reviews of non-pharmacological interventions to treat behavioural disturbances in older patients with dementia. BMJ Open. 2017;7(3):e012759.
